Se presenta un resumen de los criterios de 2019 para la asistencia médica en diabetes (Standards of Medical Care in Diabetes-2019), elaborados por la American Diabetes Association.
| Acrónimos | |
|
arGLP-1: agonista del receptor del péptido similar al glucagón tipo 1
GPA: glucosa plasmática en ayunas
HbA1c: hemoglobina glucosilada
iSGLT-2: inhibidor del cotransportador de sodio/glucosa tipo 2
|
iDPP-4: inhibidor de dipeptidil peptidasa-4
IMC: índice de masa corporal
PTG: prueba de tolerancia a la glucosa
TRG: triglicéridos
|
| Clasificación | |
|
Diabetes tipo 1
|
Destrucción autoinmune de las células beta del páncreas, suele evolucionar hacia la deficiencia absoluta de insulina.
|
|
Diabetes tipo 2
|
Pérdida progresiva de producción de insulina por las células beta en un contexto de resistencia a la insulina.
|
|
Otras causas de diabetes
|
Diabetes gestacional, juvenil, enfermedad del páncreas exocrino (fibrosis quística), inducida por químicos o fármacos (glucocorticoides, tratamiento de virus de inmunodeficienca humana/SIDA o luego de trasplante de órganos).
|
| Diagnótisco | |
|
|
|
Diabetes tipo 1
|
|
|
Prediabetes y diabetes 2
|
|
|
Diabetes gestacional
|
|
| Pruebas de diabetes y prediabetes en personas asintomáticas |
| Niños y adolescentes |
|
> Tratamiento
El enfoque múltiple previene o retarda la diabetes 2.
|
Estilo de vida
|
Actividad física
|
|
|
|
Supresión del tabaco
|
|
||
|
Alimentación
|
|
||
|
Tratamiento farmacológico
|
|
||
|
Prevención del riesgo cardiovascular
|
|
||
Adaptado de Standards of Medical Care in Diabetes-2019.
Evaluación médica exhaustiva y detección de morbilidades asociadas
El paciente diabético debe tener un sistema inmunitario en condiciones adecuadas.
Realizar el siguiente plan de vacunación tanto en niños como en adultos:
- Gripe: vacunación anual a partir de los 6 meses de edad.
- Neumococo: en el niño menor de 2 años se recomienda PCV13. A partir de los 2 a 64 años deberán recibir la vacuna antineumocócica de polisacáridos PPSV23.
- Hepatitis B: se administrará la vacuna en los pacientes de entre 18 y 59 años que no la tuvieran. En los pacientes ≥ 60 años no vacunados se administrará una serie de 3 dosis.
Controles de glucemia y valores de corte
|
HbA1c Es la principal herramienta para controlar la glucemia y tiene valor pronóstico de las complicaciones
|
|
|
Valor deseado
|
< 7% en adultos.
|
|
< 8% en pacientes con antecedentes de episodios hipoglucémicos o que tienen dificultad para controlar la glucemia.
|
|
|
Determinaciones
|
2 veces por año en el paciente estabilizado y que alcanzó los valores adecuados de glucemia.
|
|
Trimestralmente en el paciente que cambió el tratamiento o que no alcanzó los valores deseados de glucemia.
|
|
|
No es el método indicado en los pacientes con diabetes tipo 1 o 2 que tienen deficiencia grave de insulina.
|
|
|
El aumento de 1% de la HbA1c aumenta un 27% el riesgo de enfermedad cardiovascular.
|
|
|
Los tratamientos intensivos, como el implementado en el estudio ADVANCE, para reducir la HbA1c a menos de 6% no resultaron beneficiosos.
|
|
Adaptado de Standards of Medical Care in Diabetes-2019. *Kranenburg G, Van der Graaf Y, Van der Leeuw J et al. The relation between HbA1c and cardiovascular events in patients with type 2 diabetes with and without vascular disease. Diabetes Care. 2015 Oct;38:1930-6.
|
Correlación entre los valores de HbA1c y la glucemia. En los pacientes que reciben insulina, se recomienda el autocontrol estrecho de la glucemia
|
||
|
HbA1c (%)
|
Glucemia (mg/dl)
|
|
|
5,5-6,49
|
117-127
|
|
|
6,5-6,99
|
135-150
|
|
|
7,0-7,49
|
143-162
|
|
|
8,0-8,5
|
164-192
|
|
|
9,0
|
170-249
|
promedio en plasma
|
|
10,0
|
193-282
|
|
|
Recomendaciones sobre hipoglucemia
|
||
|
Glucemia < 70 mg/dL
|
|
|
|
Una vez recuperada la normalidad, deberá ingerir algún alimento.
|
||
|
Nivel 2 de hipoglucemia
|
Glucagón
|
|
| Control y técnicas de administración |
> Administración de insulina
La mayoría de los adultos y los niños, particularmente los menores de 7 años, con DBT tipo 1 deben ser tratados en forma intensiva con insulina, en forma subcutánea mediante inyecciones múltiples o con una bomba de insulina. La elección del método depende de las características del paciente, de sus preferencias y de lo que resulte más beneficioso para el tratamiento.
> Lapicera y jeringa de insulina
|
Son los métodos de administración más comúnmente utilizados. Ambos son seguros y eficaces para lograr el control de la glucemia. El modelo depende de la habilidad del paciente para usarlo, sus preferencias, el tipo y la dosis de insulina requerida, así como el costo.
|
|
|
|
|
|
|
|
Bomba de insulina Facilita el control de la glucemia
|
|
|
|
|
| Parche de insulina | |
| En el parche descartable al apretar un botón libera por vía subcutánea una infusión continua de insulina de acción rápida. |
| Cuándo realizar las determinaciones | |||
| En ayunas | Posprandial | Antes de un ejercicio | Antes de acostarse |
| Tratamiento farmacológico: Diabetes tipo 1 |
| Recomendaciones |
|
| Requerimiento de insulina |
|
Dosis
|
||
|
En general, basada en el peso corporal
|
Inicio
|
|
|
Entre 0,4 y 1,0 U/kg/día
Dosis mayores durante:
|
|
la mitad administrada en el período posprandial
|
|
la otra mitad en el intervalo entre comidas
|
||
| Asociaciones |
|
| Trasplante de páncreas |
|
| Tratamiento farmacológico: Diabetes tipo 2 |
> Recomendaciones
|
Metformina Iniciar tratamiento desde el momento del diagnóstico
|
|
|
|
|
|
|
Formulación de acción rápida: 2 veces por día.
|
Formulación de liberación prolongada: 1 vez por día.
|
|
Advertencia: El tratamiento prolongado puede producir déficit de vitamina B12; controlar sus valores, particularmente en pacientes con anemia y neuropatía periférica.
|
|
| Tratamiento coadyuvante |
|
| arGLP-1 |
|
| iSGLT-2 |
|
- Considerar la terapia dual en los pacientes de reciente diagnóstico cuando la HbA1c es mayor del 1,5% del valor deseado.
- Controlar el régimen terapéutico cada 3 a 6 meses y realizar los ajustes necesarios de acuerdo con los resultados.
| Características a tener en cuenta al emplear fármacos hipoglucemiantes | |||||
|
Fármaco
|
Eficacia
|
Acción HPG
|
Aparato cardiovascular
|
Riñón
|
Otras acciones
|
|
Metformina
|
Alta
|
No
|
Beneficio sobre ECV
|
Contraindicada en baja tasa de filtrado glomerular
|
Trastornos GI. Déficit vit. B12
|
|
iSGLT-2
|
Media
|
No
|
Beneficio sobre ECV e IC: empagliflozina, canagliflozina
|
Beneficiosas; requieren ajuste de la dosis
|
Canagliflozina: riesgo de amputación y fracturas.
Infecciones urinarias, dislipidemia, hipotensión
|
|
arGLP-1
|
Alta
|
No
|
Liraglutida beneficia ECV
|
Liraglutida beneficia.
Ajustar dosis con exenatida y lixisenatida.
Riesgo de daño renal al inicio
|
Liraglutida: riesgo de tumor de tiroides de células C. Trastornos gastrointestinales
|
|
iDPP-4
|
Media
|
No
|
Riesgo de IC con saxagliptina, alogliptina.
|
Ajustar dosis con:
|
Riesgo de pancreatitis. Dolores articulares
|
|
TZD
|
Alta
|
No
|
Beneficio con pioglitazona.
|
No producen daño renal, no se recomiendan en ERC por retención de líquidos
|
IC: pioglitazona rosiglitazona. Riesgo de fracturas. Riesgo de cáncer de vejiga con pioglitazona. Dislipidemia con rosiglitazona
|
|
Sulfonilureas
|
Alta
|
Sí
|
Neutral
|
No se recomienda gliburida
|
Tolbutamida: mayor riesgo de mortalidad CV. Actualmente desplazada
|
|
Insulina
|
Máxima
|
Sí
|
Neutral
|
Usar dosis bajas ante la disminución de la tasa de filtrado glomerular
|
Riesgo de hipoglucemiacon NPH
|
Acción HPG: hipoglucemiante; ECV: enfermedad cardiovascular; ERC: enfermedad renal crónica; IC: insuficiencia cardíaca.
| Tratamiento hipoglucemiante de la diabetes tipo 2 |
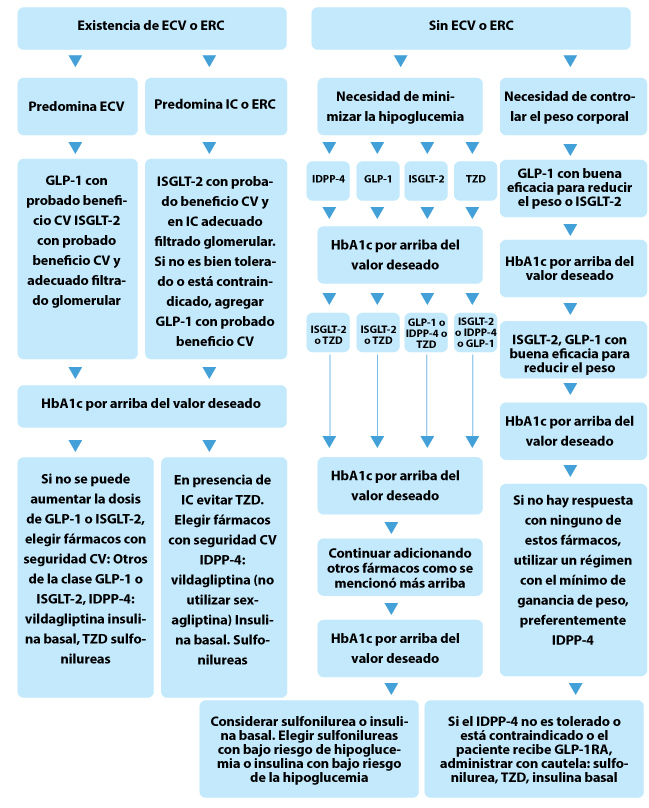
 Ampliar contenido de la imagen
Ampliar contenido de la imagen
ECV; enfermedad cardiovascular; ERC: enfermedad renal crónica; CV: cardiovascular. Adaptado de Standards of Medical Care in Diabetes-2019
| Enfoque terapéutico de la enfermedad cardiovascular |
La enfermedad cardiovascular aterosclerótica –definida como enfermedad coronaria, cerebrovascular o periférica– es la principal causa de morbilidad y mortalidad en el paciente diabético.
| Hipertensión arterial: recomendaciones |
|
Registrar la presión arterial en cada visita clínica
|
Con valores ≥ 140/90 mmHg se iniciará tratamiento antihipertensivo
|
|
Paciente con diabetes + hipertensión arterial
|
||
|
Debe controlar la presión arterial en su domicilio
|
||
|
Valores deseados
|
||
|
Con riesgo alto de enfermedad cardiovascular
|
Llevar a < 130/80 mmHg
|
|
|
Con bajo riesgo de enfermedad cardiovascular
|
Llevar a < 140/90 mmHg
|
|
|
Embarazada en tratamiento por hipertensión arterial preexistente
|
Mantener en 120-160/80-105 mmHg
para minimizar el crecimiento fetal alterado
|
|
|
Tratamiento
|
||
|
Embarazo
|
Labetalol, metildopa y nifedipina de acción prolongada. Los IECA, BRA y espironolactona están contraindicados por ser teratogénicos.
|
|
|
Presión arterial ≥ 160/90 mmHg
|
Tratamiento con dos fármacos que reduzcan el riesgo cardiovascular: IECA, BRA, diuréticos tiazídicos y BCC (bloqueantes de los canales de calcio). Estos fármacos son superiores a los betabloqueantes para reducir el riesgo cardiovascular.
|
|
IECA: inhibidores de la enzima convertidora de angiotensina; BRA: bloqueantes de receptores de angiotensina.
|
Estudio ACCORD
+ de 4700 participantes con diabetes 2 y antecedentes o múltiples factores de riesgo de enfermedad cardiovascular
|
Estudio HOT
Con 18.790 participantes, de los cuales 1501 eran diabéticos
|
|
No demostró beneficio alguno cuando se pretende realizar tratamiento intensivo de la hipertensión arterial para bajar la presión sistólica a < 120 mmHg.
|
Globalmente no mostró beneficio en reducir la presión diastólica a < 80 mmHg, pero en el subgrupo con diabetes 2 se redujo significativamente el riesgo de enfermedad cardiovascular.
|
| Dislipidemia: recomendaciones |
|
Obtener perfil lipídico al inicio del diagnóstico de diabetes y anualmente en caso de iniciar tratamiento hipolipemiante.
|
En primer término, se indicará dieta baja en grasas saturadas y trans, y rica en ácidos grasos omega 3.
|
|
Tratamiento
|
|
|
Si tiene enfermedad cardiovascular o alto riesgo cardiovascular, independientemente de la edad
|
Tratamiento intensivo con estatinas
|
|
Valor de C-LDL ≥ 70 mg/dL con dosis máxima de estatina, agregar ezetimibe o inhibidor de la PCSK9.
El estudio IMPROVE-IT: estatinas + ezetimibe redujo el riesgo de episodios cardiovasculares
|
|
|
Si tiene TG ≥ 500 mg/dL
|
Investigar causas secundarias de hipertrigliceridemia.
En caso de riesgo cardiovascular a 10 años > 7,5%, agregar fibratos a la estatina.
La asociación estatina + niacina no es beneficiosa
|
|
Embarazo
|
Advertencia: Las estatinas están contraindicadas. |
|
Alta asociación entre obesidad y diabetes
|
Reducción de la obesidad
|
| Opciones terapéuticas según el IMC |
|
|
IMC (kg/m2)
|
||
|
25,0-26,9
|
27,0-29,9
|
≥ 30
|
|
|
Dieta y actividad física
|
+
|
+
|
+
|
|
Farmacoterapia
|
–
|
+
|
+
|
|
Cirugía metabólica
|
–
|
–
|
+
|
| Farmacoterapia. hipoglucemiantes y otros fármacos que impactan sobre el peso corporal? |
|
Hipoglucemiantes
|
|
|
Reducen el peso
|
|
|
Neutros
|
|
|
Aumentan el peso
|
|
|
Fármacos para otras afecciones que aumentan el peso
|
|
|
Antipsicóticos: clozapina, olanzapina, risperidona
|
|
|
Antidepresivos: tricíclicos, IRSS, IMAO
|
|
|
Glucocorticoides
|
|
|
Anticonvulsivos: gabapentina
|
|
arGLP-1: agonista del receptor del péptido similar al glucagón tipo 1; iSGLT-2: inhibidor del cotransportador de sodio/glucosa tipo 2; iDPP-4: inhibidor de dipeptidil peptidasa-4; IRSS: inhibidores de la recaptación selectiva de serotonina; IMAO: inhibidor de la monoaminooxidasa. Adaptado de Standards of Medical Care in Diabetes-2019.
|
> Niños y adolescentes
En la población infantil la epidemiología, la fisiopatología, la evolución y la respuesta terapéutica de la diabetes tipo 1 son diferentes a las del adulto. Además, hay diferencias entre el manejo de la diabetes 1 y la diabetes 2 dentro de la población de niños y adolescentes.
|
Recomendaciones diabetes 1
|
|||
|
|||
|
Alimentación
|
El control de los hidratos de carbono es esencial para alcanzar valores estables de glucemi
|
||
|
Ejercicio
|
Durante 60 minutos,por día con un mínimo de 3 veces por semana. Controlar la glucemia antes y después
|
||
|
Valores deseados
|
|||
|
HbA1c
|
< 7,5%
|
||
|
Glucemia
|
Previo a las comidas
|
90-130 mg/dL
|
|
|
A la hora de dormir
|
90-150 mg/dL
|
||
| Dislipidemia |
En mayores de 10 años con C-LDL > 160 mg/dl: agregar estatina.
En mayores de 10 años con C-LDL > 130 mg/dl y riesgo cardiovascular: agregar estatina.
|
||
| Índice en orina albúmina/creatinina > 30 mg/g | Agregar un iECA | ||
|
Recomendaciones diabetes 2
|
|||
|
Pesquisar diabetes 2 o prediabetes en niños y adolescentes ≥ 10 años con sobrepeso/obesidad y que tienen uno o más factores de riesgo para diabetes.
|
|||
|
Pacientes con HbA1c < 8,5%
|
Iniciar tratamiento con metformina + ejercicio y estilo de vida si tiene sobrepeso/obesidad.
|
||
|
Paciente sintomático con glucemia ≥ 250 mg/dL y HbA1c ≥ 8,5%
|
Iniciar insulina basal y metformina en dosis escalonada
|
||
|
Si hay cetoacidosis
|
Iniciar con insulina subcutánea o intravenosa. Una vez corregida, agregar metformina
|
||
|
Dislipidemia
El punto de corte óptimo es C-LDL < 100 mg/dL, C-HDL > 35 mg/dL y TG < 150 mg/dL
|
Si pasados 6 meses con dieta y cambios de estilo de vida, persiste dislipidemia, agregar estatina hasta lograr C-LDL < 100 mg/dL.
Si TG > 400 mg/dL en ayunas, optimizar glucemia e iniciar fibratos hasta lograr < 400 mg/dL
|
||
|
Índice en orina albúmina/creatinina > 30 mg/g
|
Agregar un IECA
|
||
|
Recomendaciones
|
|||
|
|||
|
Valores deseados
|
|||
|
HbA1c
|
< 6%
|
||
|
Glucemia
|
Ayunas
|
< 95 mg/dL
|
|
|
1 hora posprandial
|
< 140 mg/dL
|
||
|
2 horas posprandial
|
< 120 mg/dL
|
||
|
Control de presión arterial en mujeres hipertensas
|
De 120-160 y 80/105 mmHg
|
||
|
Tratamiento
|
|||
|
|||
|
Al término del primer trimestre
|
Agregar aspirina 60-150 mg/d para prevenir preeclampsia.
|
||
|
Hipertensión arterial
|
Labetalol, metildopa, prazosina, nifedipina, clonidina y diltiazem. Evitar IEC y BRA. No se recomienda atenolol.
|
||
| Personas diabéticas de edad avanzada (> 65 años) |
|
Recomendaciones
|
|
|
|
|
Valores deseados
|
|
|
Con estado psicofísico normal
|
HbA1c < 7,5%
|
|
En presencia de enfermedades asociadas
|
HbA1c < 8,0-8,5%
|
|
Tratamiento
|
|
|
Metformina es el fármaco de primera línea.
Segura en pacientes con tasa de filtrado glomerular
Usar con cautela en casos de insuficiencia hepática o insuficiencia cardíaca congestiva.
|
|
| De los restantes hipoglucemiantes, los mejor tolerados son los IDPP-4 | |
Crédito: Enlace fuente









Discussion about this post